頭痛、めまい、嘔吐、頭部外傷、など救急外来で頭部CTを撮影する機会は多いですよね。
いざ頭部CTを撮影して、
「異常はなさそうに見えるけど、見落としていないかな?」
「漏れなく評価できるような読影手順はないの?」
と感じたことはないでしょうか。
この記事を読むと、以下のようなメリットがあります。
- 頭部CTの具体的な読影手順がわかる
- いつも決まった手順で読むことで、網羅的に評価でき、見落としを減らせる
実際に、放射線科医である私は、いつも今回紹介する手順で読影しています。
恥ずかしながら、以前は見落としが絶えませんでしたが、この方法で読影するようになってからは、重大な所見から軽微な所見まで、見落とすことが格段に減りました。しかし、今でもこの手順を逸脱すると、見落としの確率が高まってしまいます。
放射線科医・非放射線科医を問わず、頭部CTを読影する機会がある方は、ぜひとも今回紹介する手順を実践してみてください!
頭部CTの具体的な読影手順
読影の原則は外から内へです。
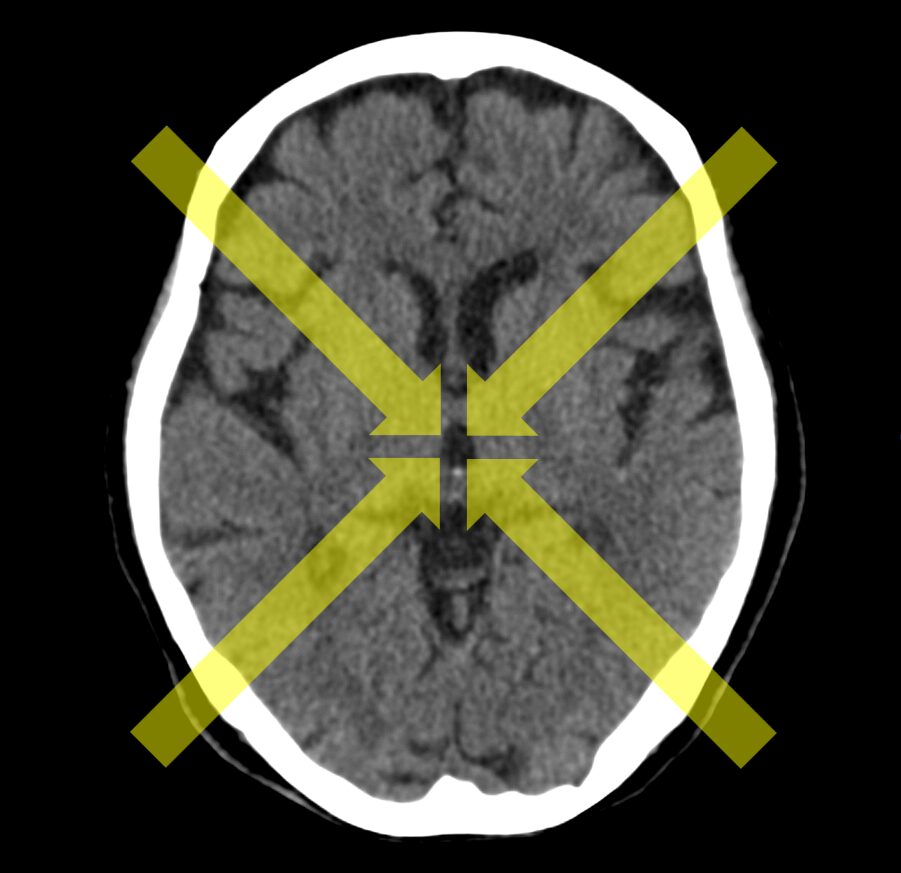
具体的には、以下の6つの部位にわけて順に読影します。
- 軟部
- 骨
- 骨に囲まれた空間
- 骨と脳の間
- 脳
- 脳室
①軟部
- 皮膚、皮下組織をみる
- 頭部外傷では皮下血種を見つけ、外力が加わった部位を把握する
- 皮膚・皮下腫瘍も忘れずに
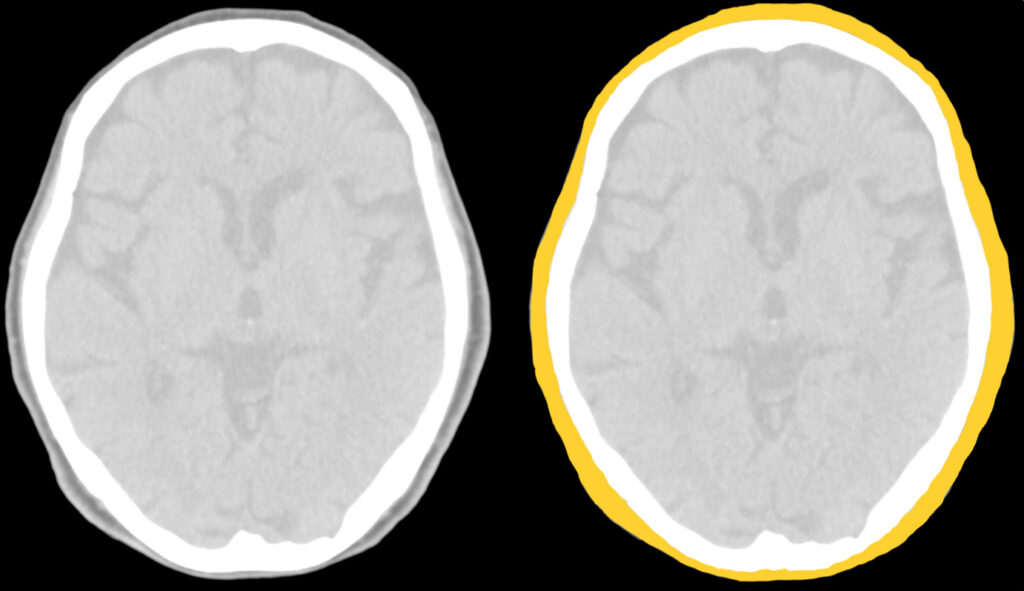
頭部CTの読影は軟部から始めます。
軟部には、皮膚と皮下組織が含まれますが、両者を区別する必要はありません。
とくに頭部外傷において、皮下血種を見つけることで、外力が加わった部位を把握できます。
外力が加わった部位がわかると、
- 骨折に気づきやすくなる
- 直撃損傷(coup injury)、対側損傷(contrecoup injury)に気づきやすくなる
のように、②以降の手順にも有利に働きます。
また、粗大な皮膚腫瘍や皮下腫瘍がないかも確認しておきましょう。
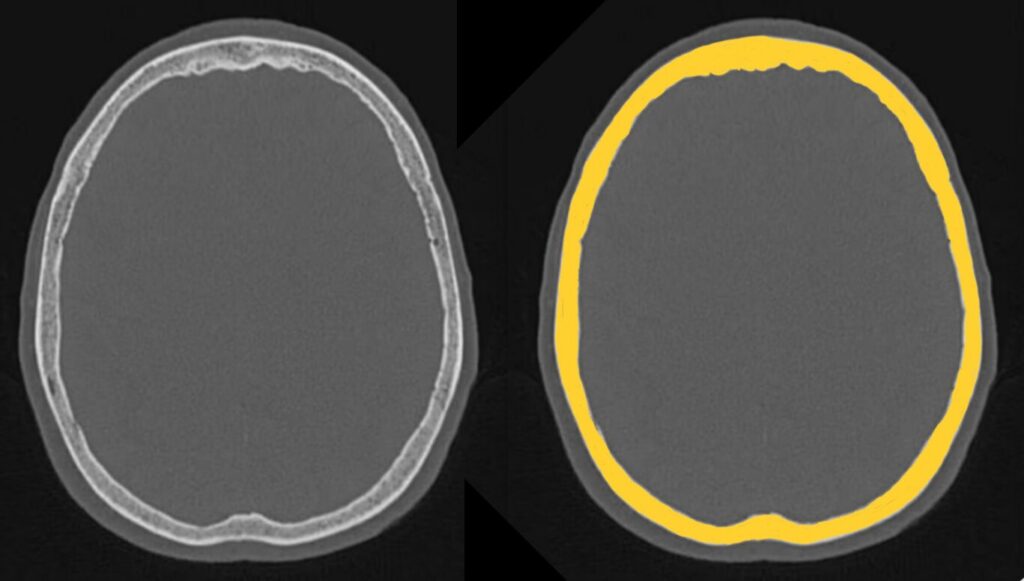
②骨
- 頭蓋骨、顔面骨をみる
- 左右差を見比べながら、骨折をみつける
- 術後変化、骨腫瘍も忘れずに
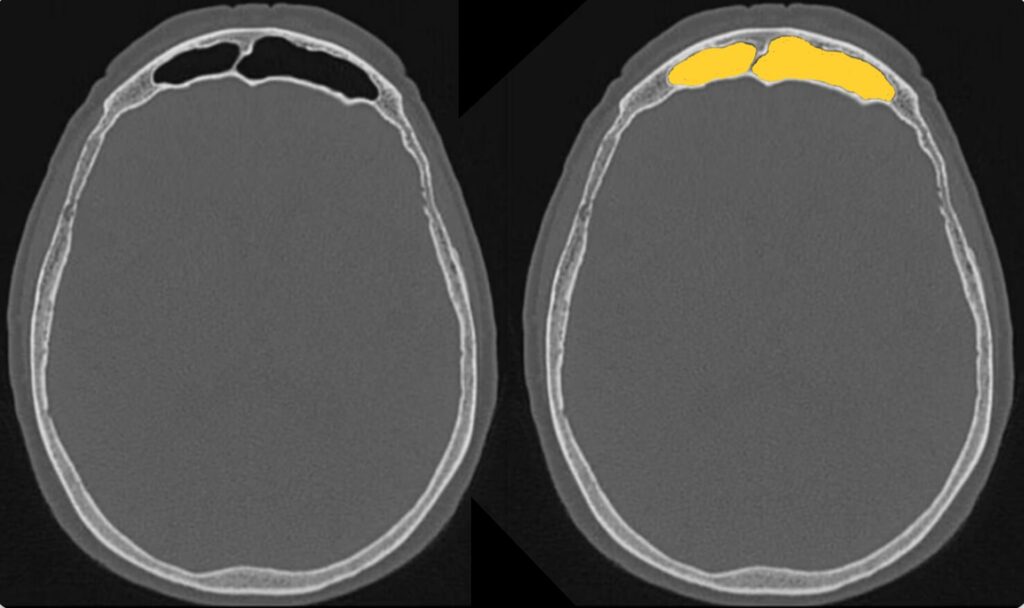
頭蓋骨
顔面骨
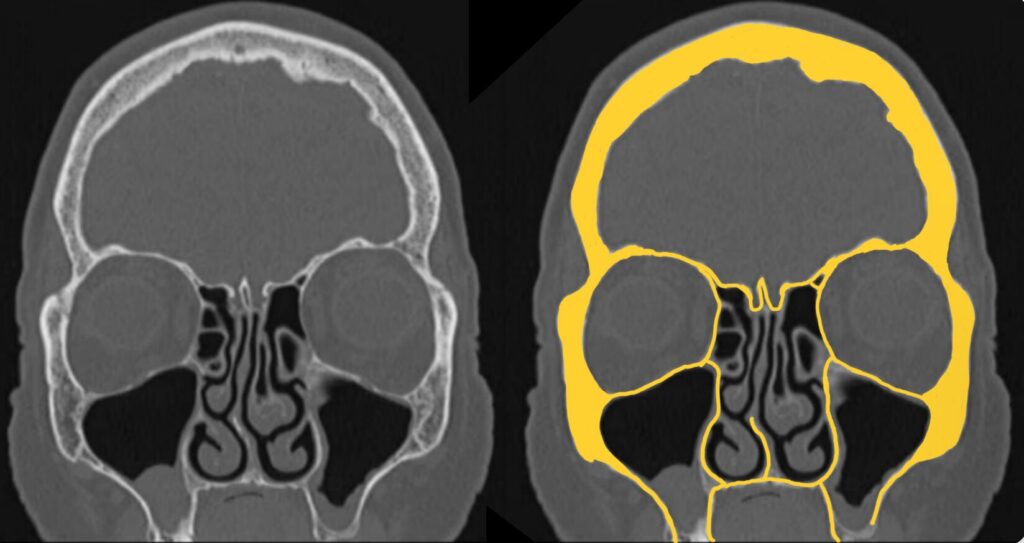
続いて、骨の評価に移ります。
①で見つけた皮下血種の直下を中心に、骨折を探します。
骨折線は、縫合線や血管溝などの正常構造と紛らわしいことがあります。
頭部の正常構造は概ね左右対称ですので、左右非対称な線があれば骨折の可能性が高くなります。
その他、開頭術後の変化や骨腫瘍がないかも確認しておきましょう。
③骨で囲まれた空間
- 眼窩、鼻腔・副鼻腔、乳突蜂巣、トルコ鞍をみる
- 血種や液体貯留、腫瘍性病変をみつける
つづいて、骨に囲まれた構造を評価します。
- 眼窩
- 鼻腔・副鼻腔
- 乳突蜂巣
- トルコ鞍
の4つがあります。順に見ていきましょう。
眼窩
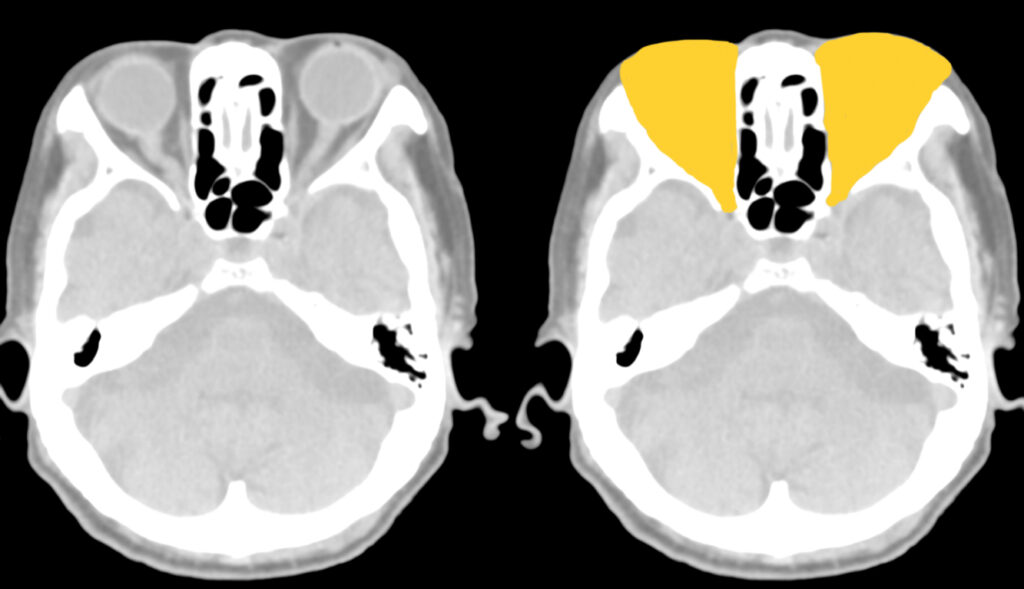
眼窩内血種や外眼筋腫大がないか確認します。
両側眼窩は基本的に左右対称ですので、左右比較が有効です。
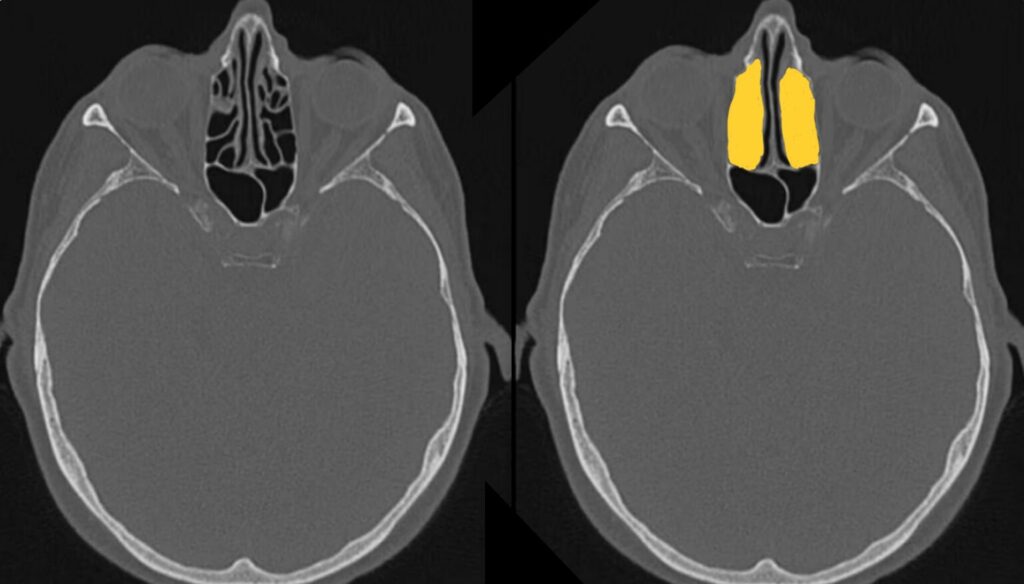
鼻腔・副鼻腔
鼻腔
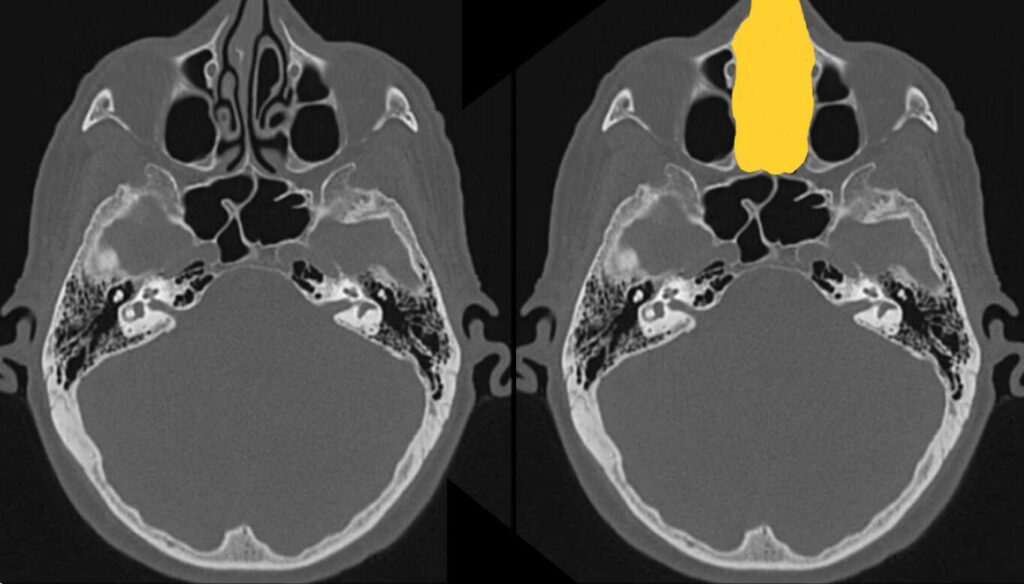
前頭洞
篩骨洞
蝶形骨洞
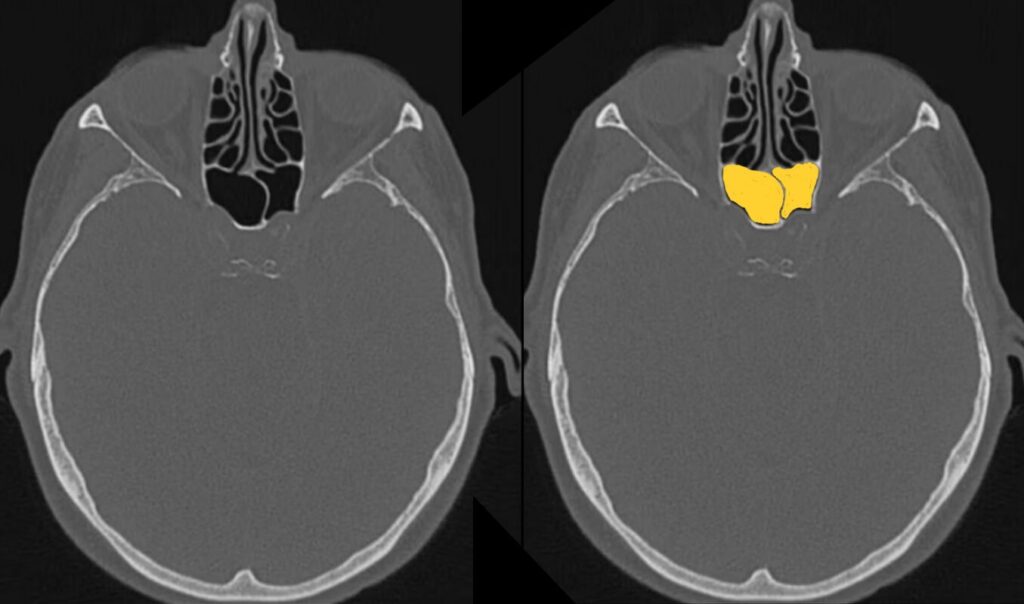
上顎洞
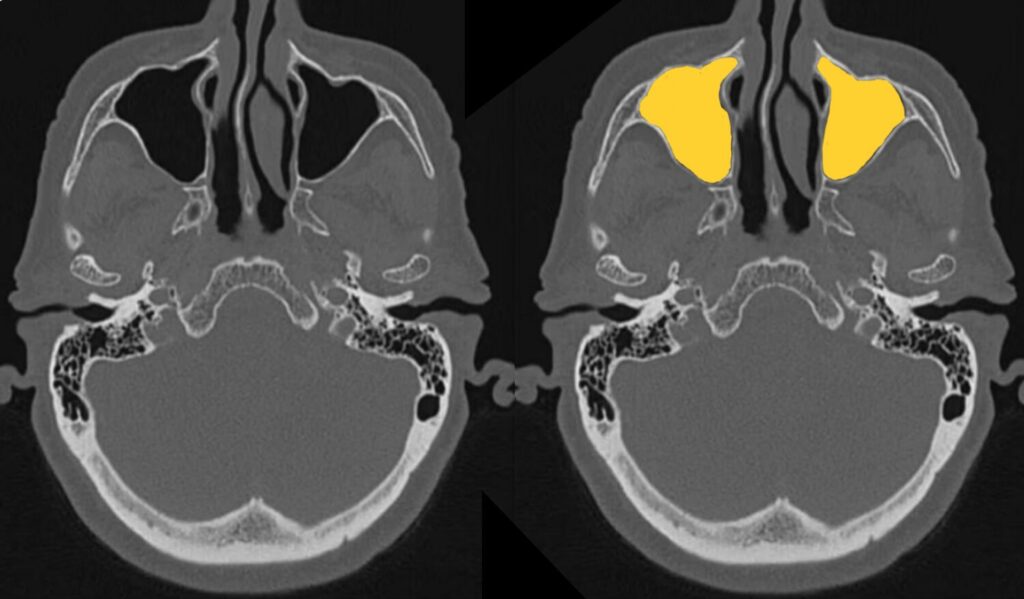
鼻腔・副鼻腔では、粘膜肥厚や液体貯留がないか確認しましょう。
鼻炎・副鼻腔炎でも見られる変化ですが、外傷の場合は血種の可能性もあります。
乳突蜂巣
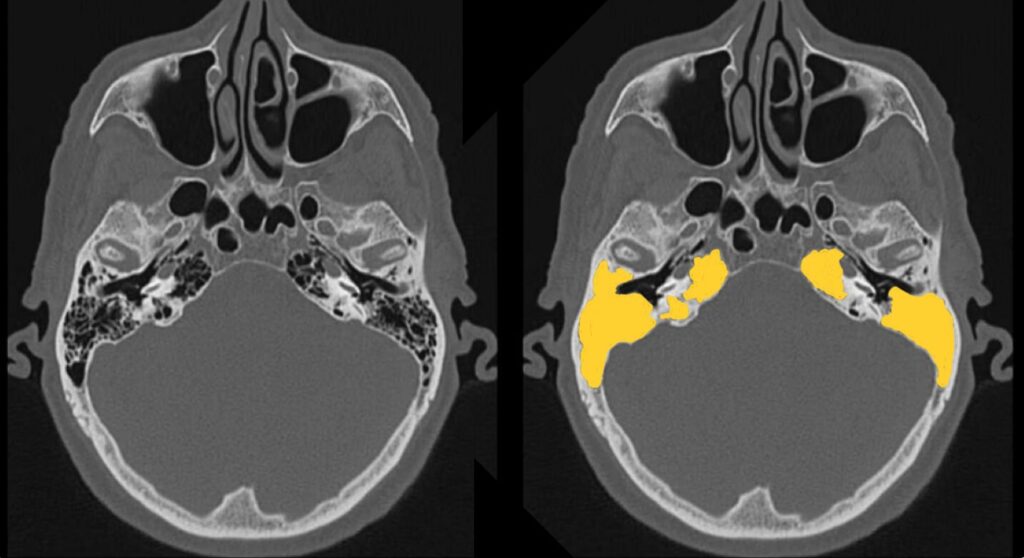
乳突蜂巣は、側頭骨にある構造で、小さな空洞が集まって蜂の巣状になっています。
含気の消失(液体貯留)がないか確認します。
乳突蜂巣炎でも見られる変化ですが、側頭骨骨折に伴う血種の可能性もあります。
トルコ鞍
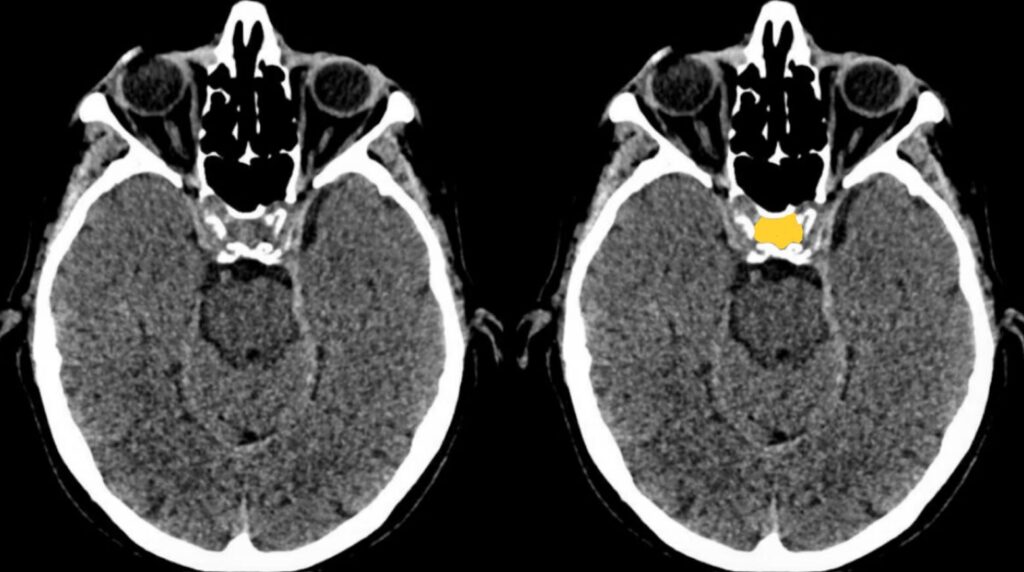
トルコ鞍は、下垂体を収める頭蓋底のくぼみです。
下垂体腫瘍や下垂体卒中がないか確認します。
④骨と脳の間
- 硬膜外腔・硬膜下腔、くも膜下腔をみる
- 硬膜外・硬膜下血種は骨に沿った分布、くも膜下出血は脳表に沿った分布
- 大脳鎌・小脳テントに沿った血種に注意
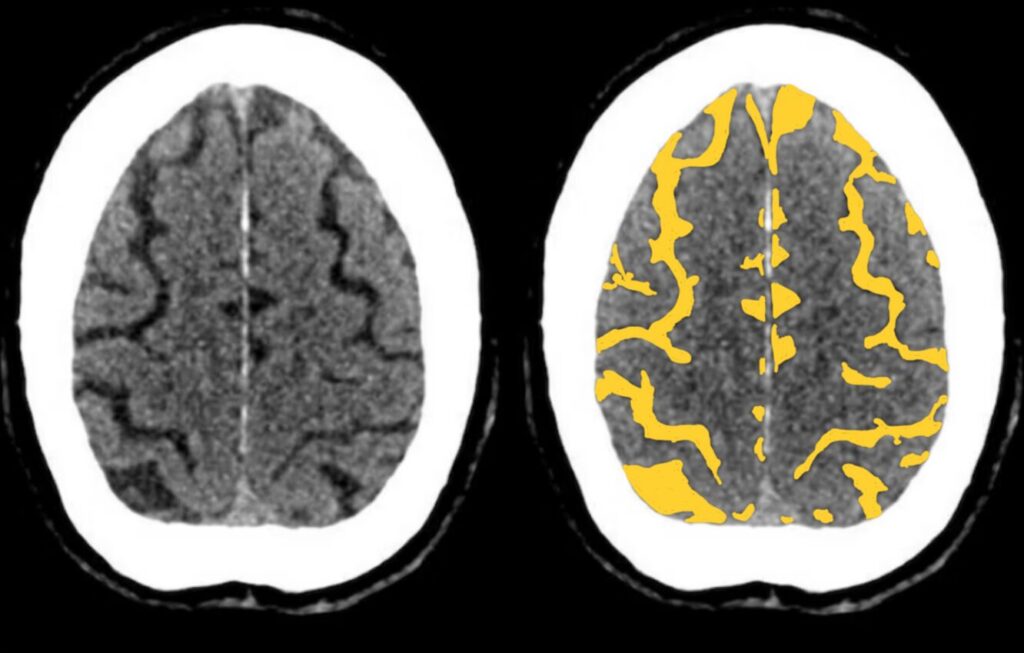
硬膜外腔・硬膜下腔、くも膜下腔に血種がないか確認します。
硬膜外腔・硬膜下腔
硬膜外血種、硬膜下血種は骨に沿った分布になります。
硬膜外血種と硬膜下血種の鑑別ポイントとしては、
- 血種の形態(硬膜外:凸レンズ型、硬膜下:三日月形)
- 骨折の有無(硬膜外:多い、硬膜下:少ない)
- 縫合線との関係(硬膜外:超えない、硬膜下:超える)
- 小脳テントとの関係(硬膜外:上下に広がる、硬膜下:上面のみ)
などがありますが、実際は両者の区別が難しい場合や、両者が混在していることも多く経験されます。
両者の区別よりも、見落とさないことのほうがはるかに重要です。
とくに、大脳鎌や小脳テントに沿った血腫は見落としやすいので注意しましょう。
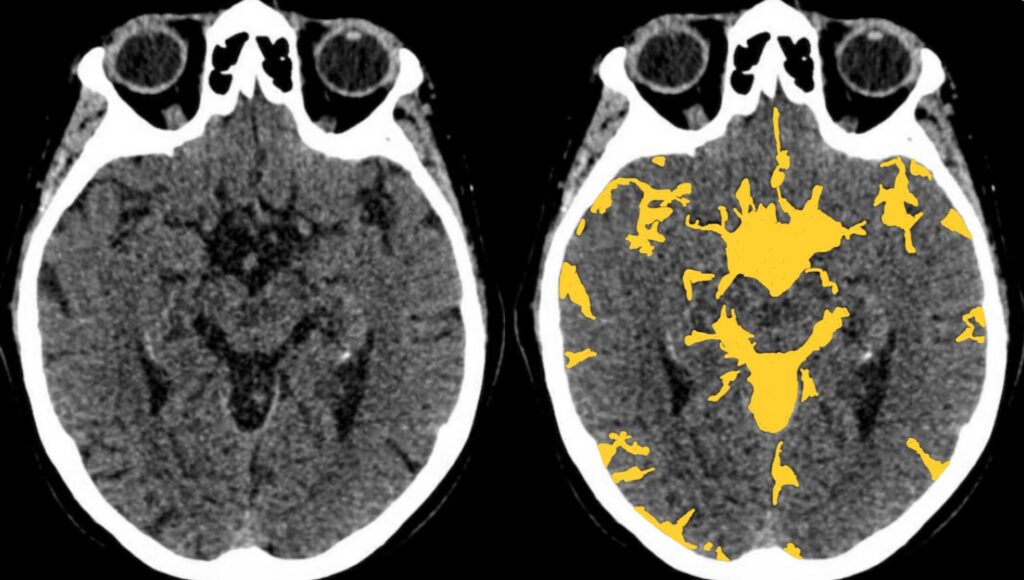
くも膜下腔
一方、くも膜下出血は脳底槽や脳表に沿った分布になります。
くも膜下腔の解剖はやや複雑ですが、骨と脳の間をまんべんなく見ることで見落としを防ぐことができます。
⑤脳
- 大脳、小脳、基底核、中脳、橋、延髄をみる
- 高吸収、低吸収な病変をみつける
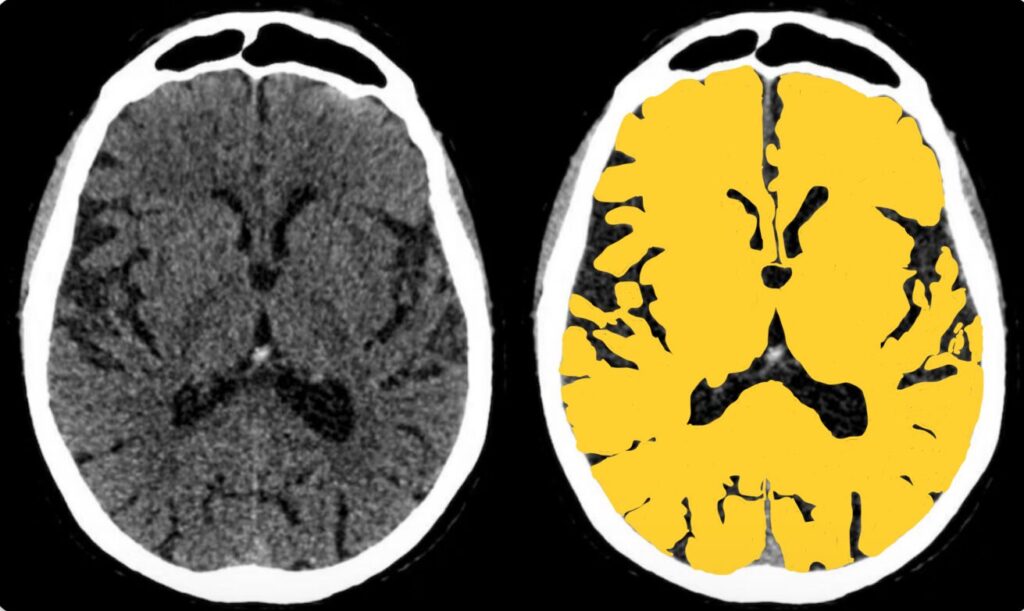
大脳、小脳、基底核、中脳、橋、延髄を評価します。
脳の病変は、
- 高吸収な病変
- 低吸収な病変
で整理しましょう。
高吸収な病変
- 血種、挫傷
- 腫瘍
- 石灰化
CT値が100を超える場合は石灰化の可能性が高く、病的意義に乏しい場合がほとんどです。
CT値が100未満の高吸収域を見落とさないように気をつけましょう。
低吸収な病変
- 梗塞
- 腫瘍
- 慢性虚血性変化
梗塞と腫瘍はときに鑑別が困難ですが、血管支配に一致していない広がりや、皮質に病変が及んでいない場合などは、腫瘍の可能性が高まります。
また、慢性虚血性変化が目立つ症例では、梗塞が混在していてもCTでは不明瞭となりやすいです。臨床的に疑わしい場合はMRI撮像をためらわないことが大切です。
⑥脳室
- 側脳室、第3脳室、中脳水道、第4脳室をみる
- 脳室拡大や左右差、脳室内血種をみつける
側脳室
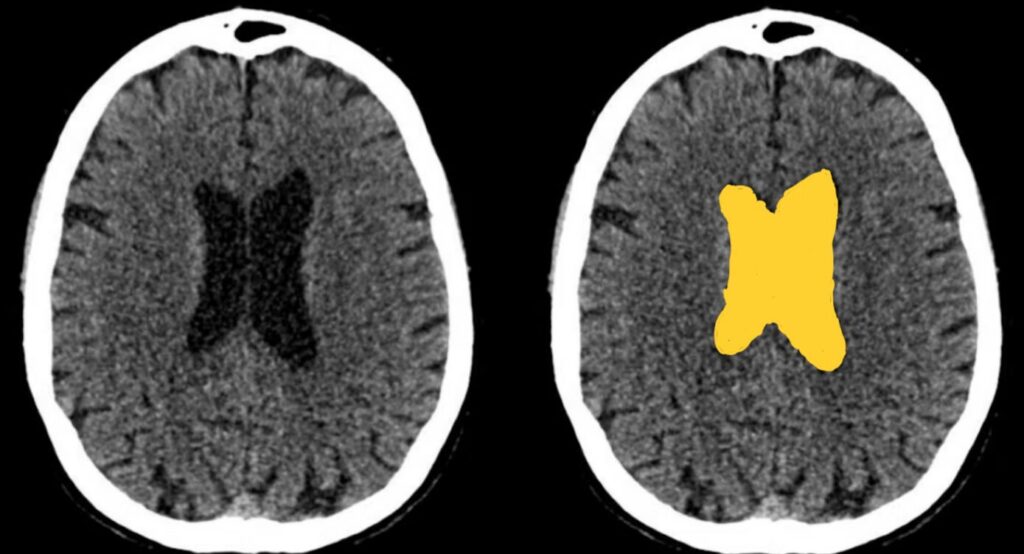
第3脳室
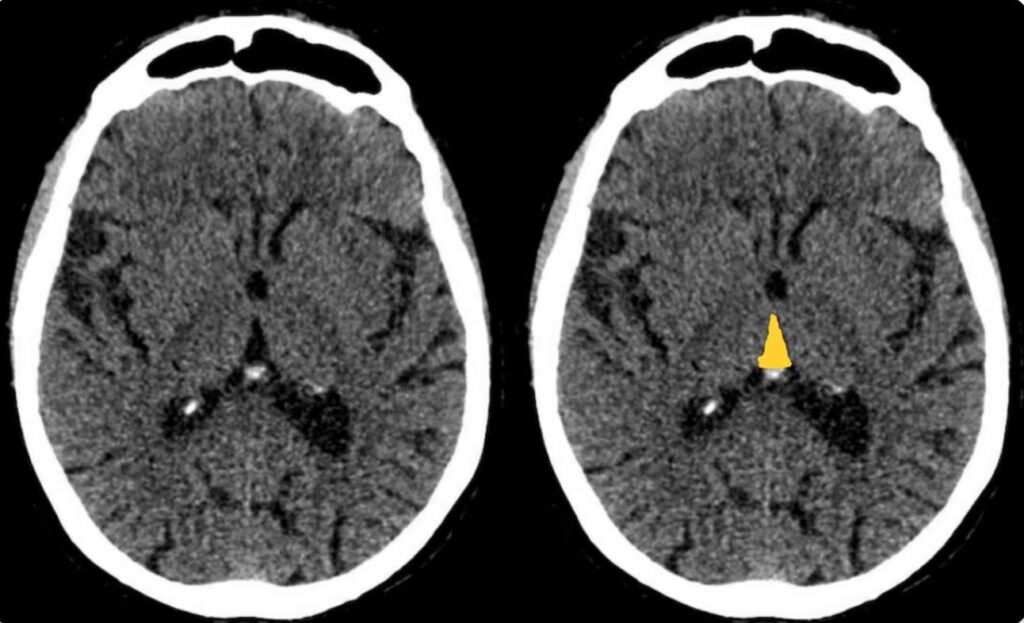
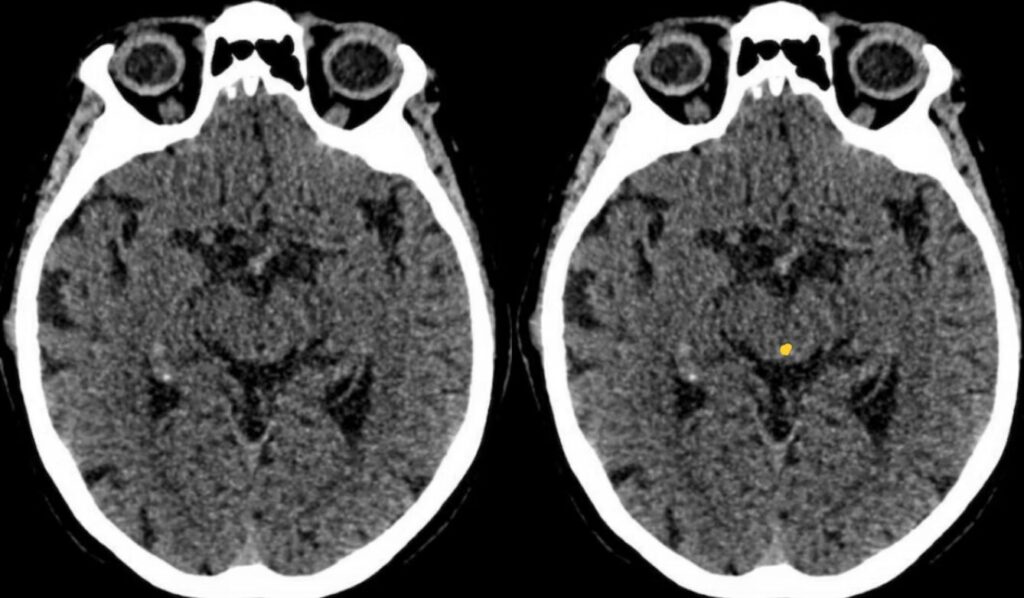
中脳水道
第4脳室
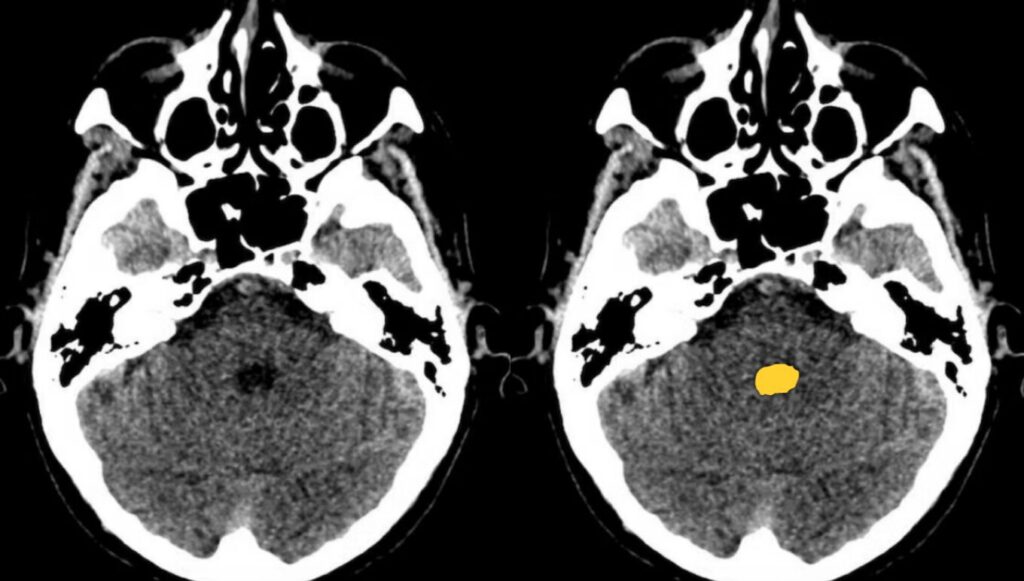
最後に、脳室も忘れずにチェックしましょう。
側脳室、第3脳室、中脳水道、第4脳室の順に評価します。
脳室拡大や左右差、脳室内血種がないか確認しましょう。
まとめ
頭部CTで読影すべき6つの部位と、各部位のチェックポイントをまとめると、以下のようになります。
① 軟部
- 皮膚、皮下組織をみる
- 頭部外傷では皮下血種を見つけ、外力が加わった部位を把握する
- 皮膚・皮下腫瘍も忘れずに
② 骨
- 頭蓋骨、顔面骨をみる
- 左右差を見比べながら、骨折をみつける
- 術後変化、骨腫瘍も忘れずに
③ 骨で囲まれた空間
- 眼窩、鼻腔・副鼻腔、乳突蜂巣、トルコ鞍をみる
- 血種や液体貯留、腫瘍性病変をみつける
④ 骨と脳の間
- 硬膜外腔・硬膜下腔、くも膜下腔をみる
- 硬膜外・硬膜下血種は骨に沿った分布、くも膜下出血は脳表に沿った分布
- 大脳鎌・小脳テントに沿った血種に注意
⑤ 脳
- 大脳、小脳、基底核、中脳、橋、延髄をみる
- 高吸収、低吸収な病変をみつける
⑥ 脳室
- 側脳室、第3脳室、中脳水道、第4脳室をみる
- 脳室拡大や左右差、脳室内血種をみつける
最後に
画像診断において、見落としの原因は大きく2つに分けられます。
- 見たけど、異常として認識できなかった
- そもそも、見ていなかった
①は、数多くの症例を経験し、正常解剖を頭に叩き込むしかありません。
しかし、②は、今回の読影手順を遵守することで避けられます。見落としの原因を①だけにすることができるのです。さらに、強制的にすべての解剖に意識的に目を通すわけですから、ただ漫然と眺めた場合と比べて、①が解消されていくスピードは断然速くなります。
頭部CT読影の際には、ぜひともこの手順を実践してみてください!